¿Qué relación existe entre la diabetes y el fondo de ojo?
¿Qué relación existe entre la diabetes y el fondo de ojo?
Algunos pacientes no entienden que
Dr. Sun, sólo tengo el azúcar alto, ¿por qué estoy ciego?
Se suele decir que el azúcar alto en sangre no da miedo, lo que da miedo son las complicaciones ¡ah! ¡Usted no puede ver debido a las graves complicaciones diabéticas ojo ah!
Muchas personas con diabetes acuden al médico con una visión anormal, tanto los nuevos diabéticos como los que padecen la enfermedad desde hace muchos años.
El primer síntoma común es la visión borrosa, que también lo es cuando la enfermedad es larga y grave.
Al inicio de la diabetes, muchas de las principales quejas son visión borrosa. Esto se debe a que el humor acuoso (un fluido del ojo) contiene la misma concentración de glucosa que la sangre. Por tanto, a medida que aumenta el azúcar en sangre, también lo hace la glucosa en el humor acuoso. Esto significa simplemente que, en definitiva, no se ve lo mismo a través del agua azucarada que a través del agua. Cuando baja el nivel de azúcar en sangre, muchas personas tienen la sensación de ver con mucha más claridad por este motivo.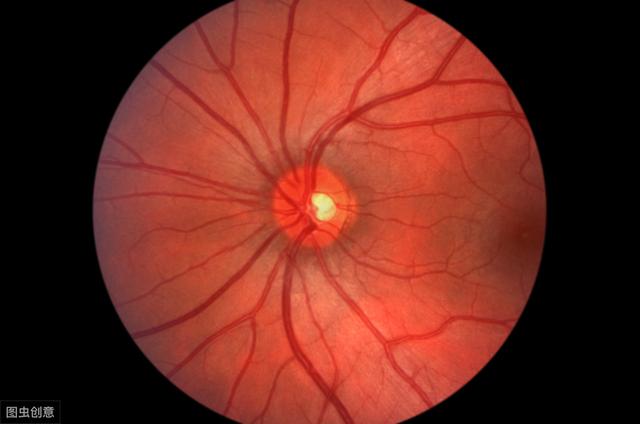
Y más adelante, a medida que la enfermedad se prolonga y la glucemia está mal controlada durante un largo periodo de tiempo, no sólo volverá a ver las cosas borrosas, sino que su visión irá disminuyendo gradualmente. Es decir, la diabetes provoca lesiones en el fondo de ojo, sobre todo en la retina.
La retinopatía es la complicación microvascular más frecuente de la diabetes mellitus
Clínicamente, la retinopatía es la complicación microvascular más frecuente de la diabetes mellitus. Según datos epidemiológicos, la prevalencia de retinopatía diabética en la población diabética conocida es del 24-37%, y en la población diabética recién diagnosticada la prevalencia de retinopatía es del 3-13%. Está claro que la población con diabetes combinada con enfermedades oculares sigue siendo bastante numerosa.
La retinopatía diabética se produce como resultado de la combinación de numerosos factores, como el aumento de la actividad de la vía de los polioles retinianos debido a la hiperglucemia, la glicosilación no enzimática de las proteínas, los trastornos metabólicos de las células de la pared capilar, la oxidación de los radicales libres, los trastornos del sistema de coagulación-fibrinolítico, el aumento de los factores de crecimiento que favorecen la neovascularización y las anomalías del sistema local RAS, sobre una base genética.
La diabetes también provoca un aumento de la presión intraocular, glaucoma de ángulo abierto y oclusión arterial y venosa de la retina, que también son más frecuentes en los diabéticos.
Por lo tanto, es importante realizar exámenes periódicos del fondo de ojo en los pacientes diabéticos, que en la actualidad se realizan principalmente mediante fundoscopia directa y, si es necesario, fluorografía del fondo de ojo.
Estas lesiones suelen encontrarse en el fondo del ojo
Estas lesiones suelen detectarse en el fondo del ojo mediante estas pruebas:
microhemangioma
Se observan lesiones intrarretinianas pequeñas y rojas en el polo posterior de la retina, el disco óptico y alrededor de la mácula del ojo. Se producen principalmente en zonas de no perfusión capilar, y los microangiomas aparecen en la angiografía fluorescente del fondo de ojo como fugas de fluoresceína. Cuanto mayor es el número de microangiomas, mayor es el riesgo de progresión a retinopatía proliferativa. Los microangiomas por sí mismos no disminuyen la visión, pero si la lesión está en la mácula, incluso lesiones muy pequeñas pueden afectar significativamente a la visión.
exudado rígido
Los exudados duros son puntos o placas amarillas cerosas formadas por proteínas plasmáticas exudadas, similares a los microangiomas, que también aparecen al principio de la retinopatía y no suelen afectar a la visión a menos que se produzcan en la zona macular.
hemorragia retiniana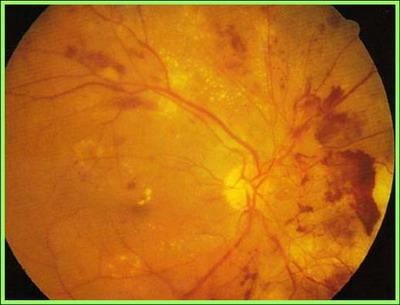
Las hemorragias retinianas están causadas por la rotura de capilares en la profundidad de la retina, que es más profunda que la localización de los capilares que causan los microangiomas. Se manifiestan como hemorragias, hemorragias en forma de llama en la capa de fibras nerviosas de la retina, hemorragias profundas de forma irregular y grandes grupos negros de hemorragias.
punto de algodón
Las manchas de algodón suelen ir acompañadas de retinopatía preproliferativa, y cuando el número de lesiones es superior a cinco, sugiere una progresión rápida de la retinopatía.
Neovascularización retiniana
La neovascularización retiniana incluye la neovascularización de la retina y el disco óptico originada por vasos venosos. La retinopatía proliferativa suele ser el resultado de factores de crecimiento liberados por la retina isquémica. Los vasos proliferantes se sitúan delante de la retina y entre ésta y el vítreo posterior, por lo que las fosetas pueden provocar hemorragias prerretinianas o vítreas. La retina proliferativa es más frecuente tanto en la diabetes de tipo 1 como en la de tipo 2.
degeneración macular
La degeneración macular se produce en la retina en el cóncavo central o cerca de él. Es clínicamente más frecuente. Aproximadamente el 10% de la población del estudio VADT padecía degeneración macular. El deterioro de la visión suele ser consecuencia del edema macular y la isquemia. Ninguno de los dos puede diagnosticarse mediante fundoscopia directa. La tomografía de correlación óptica es actualmente la técnica más importante para evaluar y controlar el edema macular. La isquemia macular puede diagnosticarse definitivamente mediante angiografía de fluorescencia.
La enfermedad diabética ocular grave se define como la pérdida de visión debida a retinopatía proliferativa o degeneración macular.
Desgarro de los vasos sanguíneos de la retina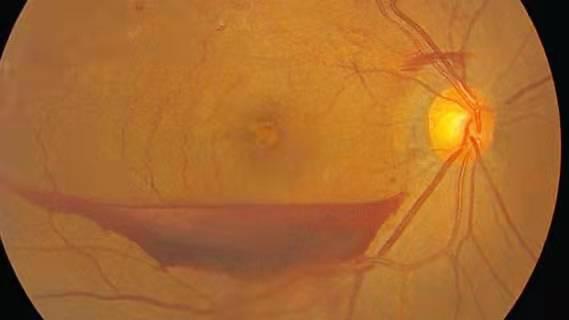
La isquemia retiniana, común a todos los tipos de retinopatía grave, induce una respuesta fibrótica vascular. A su vez, el tejido fibroso provoca un efecto de tracción, lo que significa avulsión vascular retiniana, desprendimiento de retina y neovascularización del iris.
Los desgarros vasculares retinianos pueden provocar hemorragias, incluidas hemorragias prerretinianas, que oscurecen la mácula y pueden presentarse como una pérdida aguda de visión. La hemorragia puede estar en otra parte y presentarse solo como "moscas volantes".
hemorragia vítrea
La hemorragia vítrea suele ser una gran hemorragia que provoca una pérdida aguda de visión. La absorción espontánea de la hemorragia y la mejora de la visión suelen tardar varios meses, y existe el riesgo de que vuelva a sangrar.
Tratamiento de la retinopatía diabética
El principal tratamiento para la aparición de las lesiones mencionadas es la fotocoagulación con láser. El tratamiento con láser reduce la incidencia de la pérdida grave de visión en un 50% aproximadamente, pero es un tratamiento destructivo, por lo que los pacientes deben comprender que este tratamiento sólo puede estabilizar su visión, no mejorarla. Suele requerir 2.000 o más quemaduras de retina por ojo (qué miedo da pensarlo), normalmente en 4 cuadrantes, y se necesitan 4 sesiones para obtener buenos resultados. Y hay requisitos estrictos en cuanto al estado del paciente y la pericia del médico.
El ranibizumab es un fármaco inhibidor de la neovascularización, que puede inyectarse a través de la cavidad vítrea para inhibir el crecimiento de la neovascularización intraocular, y se utiliza principalmente en la degeneración macular húmeda, las lesiones vasoproliferativas retinianas y otras afecciones. Puede mejorar los síntomas de los pacientes y mantener la visión, pero es más caro y requiere cierto nivel de destreza.
Cómo frenar o evitar la retinopatía diabética
Lo que da miedo es que la pérdida de visión se produce gradualmente, como hervir una rana en agua caliente; para cuando se siente la pérdida de visión, puede ser irreversible. Además, cuando la enfermedad ocular diabética se desarrolla hasta cierto punto, se sale de la trayectoria diabética y evoluciona hacia una enfermedad ocular grave por sí sola. Es decir, una bajada del azúcar en sangre hasta una meseta no puede deshacer las consecuencias de la pérdida grave de visión.
El instrumento de la experiencia de la enfermedad ocular diabética debería ser una especie de llamada de atención para que los pacientes se eduquen mejor. Experimentar el desenfoque cuando la visión sigue siendo buena, un instrumento muy simple o muy rudimentario, lo dice todo, y me pregunto si entonces el diabético será capaz de controlar cuidadosamente su azúcar en sangre sin dejarse deslizar poco a poco hacia el mundo de las tinieblas.
Los cambios proliferativos de la retina en pacientes con diabetes de tipo 2 se asocian a enfermedad coronaria grave. Por lo tanto, en estos pacientes es necesario el cribado de la cardiopatía, así como un alto nivel de control integral de la diabetes.
Así, los pacientes con diabetes no acuden a la consulta de diabetes con muchas complicaciones oftalmológicas, muchos pacientes acuden a la consulta de oftalmología con pérdida de visión, y los que acuden a la consulta de oftalmología tienen una mayor prevalencia de complicaciones microvasculares y macrovasculares y es más probable que sean fumadores.
El estudio DCCT confirmó que la glucemia es el factor más importante y posiblemente el único que contribuye a la retinopatía precoz en la diabetes de tipo 1, mientras que en el caso de la retinopatía diabética de tipo 2, es esencial un tratamiento multifactorial integral.
El estudio DCCT demostró que el control de la hemoglobina glucosilada al 7% ralentizaba el ritmo de progresión de la retinopatía de fondo, y el mismo resultado se obtuvo en el grupo de intervención intensiva de pacientes con diabetes tipo 2 del estudio UKPDS. Los resultados clínicos pueden reducirse en pacientes con diabetes tipo 2 con retinopatía leve a moderada, pero cuando se produce la progresión a retinopatía proliferativa, es poco probable que incluso una buena glucemia produzca una ralentización de la progresión.
El estudio ACCORD Eye demuestra que para todos los diabéticos, especialmente los que padecen diabetes de tipo 1, es esencial dejar de fumar, ya que el tabaquismo se asocia gravemente con cambios proliferativos y alteraciones de la visión.
OMI:
La diabetes y la retinopatía están estrechamente relacionados, casi todos los pacientes diabéticos tienen retinopatía 10 años después de la aparición de la enfermedad, se deben tomar medidas eficaces en una etapa temprana para estabilizar la glucosa en sangre, los pacientes diabéticos deben dejar de fumar, examen anual del fondo de ojo para la detección precoz y el tratamiento precoz, la retinopatía de fondo debe llevarse a cabo tan pronto como sea posible a la fotocoagulación del láser para el tratamiento de protección de la visión. Cuando la enfermedad ocular se desarrolla a la etapa proliferativa lesión, cuando la pérdida de la visión es evidente, casi no hay medicamentos eficaces y medios de tratamiento.
¡Soy el Dr. Sun, prestar atención al Dr. Sun hablando de azúcar, seguir aprendiendo más conocimientos de salud de calidad, ayuda por favor como, tiene una pregunta por favor deje un mensaje, responderá!
Hola, las lesiones oculares son una de las complicaciones más graves de la diabetes, por lo que es importante asegurarse de que, si tiene diabetes, se someta a revisiones periódicas de la vista todos los años.
Qué ocurre con el fondo del ojo
La retinopatía diabética afecta a personas diferentes de distintas maneras.
Por ejemplo: cataratas, glaucoma, trastornos del movimiento ocular.

Y cuanto más tiempo tenga diabetes una persona, mayor será la probabilidad de que desarrolle retinopatía.
Como la diabetes daña las paredes de los capilares de la retina, la sangre puede volverse hipercoagulable, lo que provoca trombosis y hemosiderosis, o incluso la rotura de los vasos sanguíneos.
tomar precauciones contra
La enfermedad es consecuencia de la microangiopatía diabética, que es consecuencia del daño inducido por la diabetes en las paredes de los capilares de la retina, combinado con la hipercoagulabilidad de la sangre, que predispone a la trombosis y la hemosiderosis, e incluso a la rotura vascular.

Procure también hacerse revisiones anuales, y cuanto antes intervenga en caso de lesiones del fondo del ojo, mejor.
La diabetes se ha convertido en un peligro mundial para la salud humana graves problemas, el nivel de vida de las personas y los cambios de estilo de vida, la herencia y algunas razones poco claras se han convertido en la incidencia de la diabetes, escuchar a la diabetes y el fondo de ojo como si no hay relación, de hecho, la mayoría de los pacientes diabéticos será tarde en la patología sistémica de vasos pequeños, y la retinopatía es la complicación más grave de la patología microvascular La retinopatía es una de las complicaciones más graves de la patología microvascular.
La retinopatía es causada por la hiperglucemia crónica a largo plazo, al principio de la visión no puede ser afectada, no se siente, con el desarrollo de la enfermedad, puede causar diferentes grados de pérdida de visión, distorsión de la visión, etc, si la lesión a la etapa de hiperplasia puede tener un gran número de hemorragia neovascular al cuerpo vítreo e incluso ceguera.
Hola, como todos sabemos, lo terrible de la diabetes no está en la diabetes en sí, sino en sus complicaciones. La hiperglucemia a largo plazo en los pacientes diabéticos causará daños en el corazón, el cerebro, los riñones, el sistema nervioso, los pies, los ojos, etc., entre los cuales el daño en el fondo de los ojos causado por la diabetes es otra complicación frecuente y prevalente.
La fundopatía diabética está relacionada con la duración de la enfermedad y el grado de control. La diabetes puede causar lesiones en la conjuntiva, el cristalino, la retina, los nervios y otras partes del ojo, la más común de las cuales es la retinopatía diabética, que suele provocar visión borrosa, reducción de la agudeza visual y, en casos graves, ceguera. Según las estadísticas, el 50% de los pacientes diabéticos que padecen la enfermedad desde hace unos 10 años desarrollarán la enfermedad, y el 80% de los pacientes que la padecen desde hace más de 15 años desarrollarán la enfermedad.

La fundopatía diabética se divide en seis fases, los síntomas de las tres primeras fases suelen ser leves, y la intervención y el tratamiento activos en las tres primeras fases pueden evitar en cierta medida un mayor deterioro de la enfermedad ocular. Sin embargo, los síntomas de las tres primeras fases son relativamente poco evidentes, y algunos de ellos pueden incluso no presentar ningún síntoma, y si no se detectan a tiempo, puede haber riesgo de hemorragia del fondo del ojo o incluso ceguera.
Por lo tanto, los pacientes diabéticos deben prestar atención a acudir regularmente al hospital para revisar sus ojos. El tratamiento de las enfermedades oculares debe basarse en distintos periodos de medicación, tratamiento con láser o quirúrgico, y cuanto antes se realice el tratamiento, mejor será el efecto de recuperación.
También hay que recordar a los pacientes que deben prestar atención a la prevención en la vida diaria, en primer lugar, controlar el azúcar en sangre, que es un requisito previo para reducir las complicaciones, especialmente la diabetes acompañada de hipertensión arterial, los pacientes con alto nivel de grasa en sangre, en segundo lugar, prestar atención a la higiene de los ojos, evitar el uso excesivo de los ojos, prestar atención a la protección de los ojos, comer algunos alimentos abrillantadores, etc, y acudir al hospital para someterse a revisiones médicas periódicas.
Espero que le resulte útil.
La diabetes se conoce en el extranjero como "El asesino silencioso", lo que significa que la diabetes, que no es peligrosa en sí misma, puede dar lugar a diversas complicaciones que pueden matar y mutilar debido al estado de hiperglucemia, y las complicaciones diabéticas suelen desarrollarse lentamente sin que la persona sea consciente de ellas; pueden tardar años en desarrollarse, pero una vez que lo hacen, son difíciles de tratar y revertir.
El estado hiperglucémico afecta en primer lugar a los grandes vasos sanguíneos y a los microvasos del organismo, mientras que los ojos y los riñones están llenos de microvasos y capilares. Desde su aparición hasta que se convierten en una amenaza, las lesiones oculares diabéticas son un proceso gradual que se prolonga durante un periodo de tiempo relativamente largo. Al principio de las lesiones oculares, como los capilares están obstruidos con exceso de azúcar, poco a poco en elfondo del ojo (que contiene la coroides, la retina, el nervio óptico, etc.)En este lugar, aparecerán afecciones como manchas de sangre, microaneurismas y exudados duros, y con el tiempo, los pacientes desarrollarán gradualmente síntomas perceptibles como visión borrosa y mosquitos. Si el paciente no presta atención a las lesiones oculares antes de que aparezcan, y no mejora la glucemia a tiempo y trata los síntomas, acabarán convirtiéndose en lesiones oculares irreversibles, y el resultado final es, la ceguera.
Como se desprende de lo anterior, la patología ocular es un proceso largo y algunos síntomas se observan por primera vez en elfondo del ojo (que contiene la coroides, la retina, el nervio óptico, etc.)aparecen, pero son invisibles al ojo humano y difíciles de percibir por los propios pacientes, lo que obliga a éstos a acudir al hospital para revisiones periódicasfondo del ojo (que contiene la coroides, la retina, el nervio óptico, etc.)Hay signos de lesiones. Hay que tener en cuenta que las lesiones oculares diabéticas se encuentran en la fase prediabética, es controlable y reversible, y la gran mayoría de los pacientes pueden mejorar su estado o incluso revertirlo con tratamiento.
Estas son las lesiones oculares más frecuentes en los diabéticos: retinopatía
Retina borrosa puede ser lo que llamamos retinopatía diabética, por lo que no hay oftalmología especializada para mirar el fondo del ojo tal resultado, porque los pacientes diabéticos son generalmente mayores, muchas personas tienen más problemas en los ojos, algunos de los cuales están asociados con la diabetes, es decir, no hay diabetes también obtendrá.
Por ejemplo, las cataratas: las personas mayores sin diabetes pueden conseguirlos. Por ejemplo, la presbicia visión, usted no tiene diabetes, usted puede conseguir la presbicia cuando usted envejece, y el glaucoma, que no son diabéticos pueden obtener, por lo que, no las complicaciones específicas de la diabetes, sólo diabéticos microangiomas retinianos de fondo de ojo o o microangiomas después de la propagación de lo que llamamos hemorragia de fondo de ojo, esto es una retina diabética complicaciones específicas, es decir, sólo la enfermedad diabética puede obtener. Así que entiendo que preguntó esto, entonces debemos mirar el fondo de ojo no es microangiomas retinianos, si hay microangiomas debe ser apropiado tomar algunos medicamentos, y luego en el ejercicio para evitar el aumento de la presión intraocular, el tumor ah, la presión va a sangrar. Así que, en general, el viejo dicho de que los pacientes diabéticos deben ir regularmente al departamento de oftalmología para ver el fondo del ojo, especialmente si usted tiene síntomas, ya borrosa, y aún más importante ir a ver, no lo es.
La diabetes es muy fácil de llevar a tipo de ojo de la enfermedad, en el hospital el 60% de las personas ciegas están relacionados con la alta concentración de azúcar en la sangre, echemos un vistazo a la enfermedad ocular causada por la diabetes, dividido en tres tipos de condiciones, el primer tipo de ella, conocida como glaucoma, el inicio del ataque, digamos que tiene las dos características más evidentes, la primera, es siete u ocho de la tarde, ir a la lámpara de la calle, verá que la lámpara de la calle, no es una bombilla, que está rodeado por un círculo de luz como un halo de arco iris, conocido como un círculo de arco iris. bombilla, tiene un halo a su alrededor como un arco iris, conocido como el círculo del arco iris. O mirar a 50 metros de distancia del lugar de las ventanas del edificio y las puertas y ventanas, se encontró que la línea no es vertical, pero torcido, esta es la manifestación de glaucoma, que el segundo caso es más, cataratas inducidas por la diabetes, es decir, como si una capa de vidrio peludo en el mundo, la visión es muy borrosa, el comienzo del tiempo que se siente como si los mosquitos delante de los ojos en la mosca, pero con la mano para alejar el tiempo para encontrar que no hay mosquitos, esto se llama mosquitos voladores, esto se llama el mosquito. ¡Mosquitos, esto se llama mosquitos voladores, o ver las lágrimas de luz, etc, entonces el futuro de un largo tiempo, conducirá fácilmente a las cataratas, hay un tipo de ella, llamada retinopatía, retinopatía tiene un tipo no proliferativa, esto no es fácil de causar ceguera, también hay un tipo proliferativa, más probabilidades de causar ceguera, por lo que se recomienda que los pacientes de azúcar para hacer pruebas regulares funduscopic!
Esta pregunta y la respuesta son de los usuarios de este sitio, no representa la posición de este sitio, si cualquier infracción por favor póngase en contacto con el administrador para eliminar.