¿Se puede morir de proteinuria?
¿Se puede morir de proteinuria?
Hola, soy médico de cabecera y espero que mi respuesta le sirva de ayuda.
Antes de responder a su pregunta, hablemos de su estado de ánimo actual, como verá por su pregunta, con diabetes y un análisis de proteínas en orina, está muy preocupado por su estado de salud.
Me gustaría decir que esta preocupación excesiva suya no sólo no será beneficiosa para el tratamiento de la enfermedad, sino que también traerá muchos inconvenientes.
Se ha comprobado que los diabéticos aquejados de depresión, nerviosismo, pesimismo y dolor agravan gradualmente su enfermedad y forman un círculo vicioso.
Los factores psicológicos adversos pueden provocar una gran secreción de algunas hormonas del estrés en el organismo, y los niveles elevados de estas hormonas pueden hacer que reaparezca la diabetes, lo que no favorece la recuperación del paciente.
Por lo tanto, con diabetes o complicaciones de la diabetes, se encuentran en el mejor estado psicológico para tomar la iniciativa de aceptar el tratamiento, mediante la regulación activa de las emociones, cambiar el estado de ánimo, vigorizar constantemente el espíritu, tenaz lucha contra la enfermedad, tener la confianza y el coraje para superar la enfermedad, a fin de evitar o mitigar la aparición y el desarrollo de complicaciones agudas y crónicas de la diabetes, un buen estado de ánimo y el tratamiento correcto de la condición, es muy favorable para el tratamiento.
Volvamos al tema. Hablemos de la nefropatía diabética.
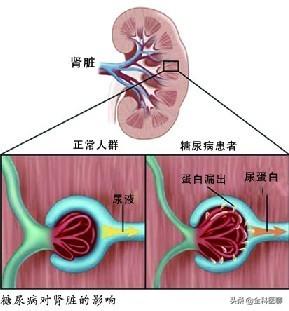
La nefropatía diabética es una complicación muy frecuente e importante en los pacientes diabéticos. Aunque la causa exacta de la nefropatía diabética aún no está clara, en la actualidad se cree en general que está relacionada con un mal control de la glucemia, que conduce a un metabolismo renal anormal, y con un tratamiento insuficiente de comorbilidades diabéticas como la hipertensión arterial y otras enfermedades.
La nefropatía diabética puede dividirse en 5 etapas
El estadio 1 también se conoce como estadio de hiperfiltración glomerular, en el que no habrá síntomas clínicos evidentes;
El estadio 2, también conocido como microalbuminuria intermitente, puede asociarse a hipertensión, hiperlipidemia o síndrome metabólico;
La fase 3, también conocida como microalbuminuria persistente, suele ir acompañada de retinopatía diabética, y si se administra un tratamiento eficaz en esta fase, pueden evitarse daños importantes en la función renal;
La etapa 4 también se conoce como la etapa clínica de la enfermedad renal diabética o etapa de proteinuria manifiesta, el paciente tiene edema evidente, funciones corporales debilitadas y aumento de las comorbilidades, esta etapa es irreversible, incluso si el control de la glucosa en sangre es hasta la norma no puede evitar que entre en la etapa final;
El estadio 5 también se conoce como insuficiencia renal terminal o uremia, con múltiples comorbilidades graves que requieren diálisis o trasplante de riñón.
Por lo tanto, la nefropatía diabética en la etapa inicial de los síntomas no son muy evidentes, por lo que es difícil de encontrar, por lo general en la etapa media y tardía cuando el paciente aparecerá una gran cantidad de síntomas, como proteinuria, párpados hinchados, etc Si no se trata a tiempo la condición se deteriorará gradualmente, habrá hinchazón del cuerpo, hipo-proteinemia y otros síntomas, y, finalmente, conducir a la insuficiencia renal diabética, uremia y otros síntomas de la enfermedad, y el tiempo de supervivencia está disminuyendo gradualmente.
En primer lugar, su chequeo encontró proteínas en la orina +1, nefropatía diabética es muy probable. Pero no dice completamente que usted es nefropatía diabética, esto es también la influencia de otros factores. Por ejemplo, causada por la infección del tracto urinario y así sucesivamente.
De su orina de rutina proteína urinaria +1, si la nefropatía diabética, también debe ser considerado como etapa temprana, la necesidad de medir la proteína microurine, la función renal y otras pruebas de nuevo.
¿Cómo se detecta la nefropatía diabética?
Control agresivo de la glucemia.
Por todos los medios. Controle el azúcar en sangre. Por ejemplo, limitar estrictamente la ingesta de calorías, cumplir con la aplicación de fármacos hipoglucemiantes, evitar la excitación emocional, infecciones y otros factores que pueden causar fluctuaciones de azúcar en la sangre.
Restricción del consumo de sal
Para proteger los riñones y reducir su carga de trabajo, la ingesta de sal debe limitarse a menos de 6 gramos al día, y la ingesta de agua debe restringirse en casos de insuficiencia renal grave.
Al limitar la ingesta de potasio y proteínas
Dado que la nefropatía diabética es muy susceptible a la acidosis y la hiperpotasemia, que inducirán trastornos del ritmo cardiaco y coma hepático, deben moderarse las bebidas que contengan potasio, las frutas que contengan potasio y la ingesta de proteínas.
Tratar activamente otras enfermedades subyacentes. Por ejemplo, hipertensión, hiperlipidemia y cardiopatía coronaria.
Cuando la nefropatía diabética causa hipertensión, tanto si se trata de diabetes mellitus de tipo 1 como de diabetes mellitus de tipo 2, los fármacos presores preferidos son los antihipertensivos IECA o ARA, que pueden controlar la hipertensión, reducir la proteinuria y retrasar la progresión de la función renal.
Puede tratarse con fitoterapia.

Volvamos a la pregunta inicial. Cuánto tiempo se puede vivir realmente con nefropatía diabética?
La microalbuminuria, que aparece en la fase inicial de la nefropatía diabética, puede mejorar en algunos pacientes tras un tratamiento activo, mientras que, una vez que se produce el deterioro de la función renal, progresa mucho más rápidamente que otras enfermedades glomerulares, y la nefropatía diabética evoluciona hacia la insuficiencia renal terminal con mayor rapidez que la enfermedad renal general.
La supervivencia de la nefropatía diabética está estrechamente relacionada con los factores individuales, la duración de la enfermedad, el tratamiento y la intervención, por lo que no hay que ponerse nervioso, el tratamiento activo es lo primero que hay que hacer en la actualidad, ¡le deseo una pronta recuperación!
Soy un pequeño doctor en ciencias y, como profesional de la medicina, responderé a sus preguntas.
Antes de responder a esta pregunta, debe saber qué es la nefropatía diabética.
¿Qué es la nefropatía diabética?
Según las Directrices para la prevención y el control de la nefropatía diabética en China de 2014, la nefropatía diabética es el daño renal causado por la diabetes mellitus, que solía denominarse DN (nefropatía diabética), y en 2007 la National Kidney Disease Foundation (NKF) elaboró las Directrices para la calidad de las directrices de supervivencia para la enfermedad renal, denominadas NKF/KDOQI. las directrices recomiendan sustituir DN por DKD (diabetic renal diabética) en lugar de DN.
En 2014, la Asociación Americana de Diabetes (ADA) y la NKF acordaron que la DKD se define como la enfermedad renal crónica causada por la diabetes mellitus, que consiste principalmente en una tasa de filtración glomerular (TFG) inferior a 60 ml/min/1,73 m2 o una relación albúmina/creatinina urinaria (ACR) superior a 30 mg/g persistente durante más de 3 meses.
La glomerulopatía diabética (GND) se define específicamente como la glomerulopatía causada por la diabetes mellitus y confirmada mediante biopsia renal.

La nefropatía diabética se ha hecho cada vez más prevalente en los últimos años y se ha convertido en la segunda causa de uremia en China, después de la glomerulonefritis crónica.
Un punto necesario para el diagnóstico de la nefropatía diabética es que la duración de la diabetes sea superior a 10 años, ya que la gran mayoría de las microangiopatías debidas a la diabetes requieren largos años de acumulación.
El diagnóstico clínico de la nefropatía diabética precoz se basa en 2 puntos principales
Albúmina urinaria:La microalbuminuria es una manifestación clínica precoz de la nefropatía diabética y la base principal para el diagnóstico de la nefropatía diabética.
Retinopatía diabética:La retinopatía diabética suele aparecer antes que la nefropatía diabética, y la mayoría de los pacientes con nefropatía diabética tienen retinopatía diabética, pero la prevalencia de la retinopatía diabética es bastante reducida en pacientes con nefropatía diabética en diálisis, y la retinopatía diabética es utilizada por la guía NKF/KDOQI como una de las bases diagnósticas de la nefropatía diabética en pacientes con diabetes tipo 2.
La retinopatía diabética y la nefropatía diabética son microangiopatías causadas por la diabetes, y como la diabetes es una enfermedad sistémica, las dos complicaciones suelen ser paralelas, lo que significa que si hay nefropatía diabética, habrá retinopatía diabética.
La microalbúmina urinaria es una herramienta importante para detectar la nefropatía diabética y es, con mucho, la más fiable.
Estadificación de la nefropatía diabética
La diabetes se divide en 5 etapas
Fase I:En la fase inicial de la nefropatía diabética, la hiperfiltración glomerular es la característica más destacada de esta fase, con aumento del volumen renal, dilatación de las arteriolas glomerulares, aumento del flujo plasmático renal, aumento de la presión intraglomerular glomerular y tasa de filtración glomerular (TFG) marcadamente elevada.
Fase II:Engrosamiento de la membrana basal capilar glomerular (MBG) y leve ensanchamiento del estroma mesangial; la tasa de excreción de albúmina urinaria (TEAU) es mayoritariamente normal, pero puede aumentar de forma intermitente (por ejemplo, después del ejercicio, durante el estrés), y la TFG está ligeramente aumentada.
Fase III:En la nefropatía diabética temprana, el engrosamiento de la MBG y el ensanchamiento del estroma mesenquimal son evidentes, y la vitrificación de las paredes de las arterias pequeñas está presente; la microglosia persistente está presente.Albuminuria, UAER persistente a 20-200 μg/min (normal <10 μg/min), GFR todavía por encima de lo normal o normal.
Fase IV:Clínica nefropatía diabética, glomerulopatía es más grave, algunos glomeruloesclerosis, atrofia tubular focal y fibrosis intersticial; proteína en la orina aumenta gradualmente UAER>200μg/min, equivalente a la cantidad total de proteína en la orina>0,5g/24h; GFR disminuye; puede ir acompañada de edema y la hipertensión, y la disminución gradual de la función renal; algunos pacientes pueden manifestar síndrome nefrótico.
Periodo V:Uremia, mayoría de unidades renales atrésicas; UAER disminuido, creatinina sanguínea aumentada, presión sanguínea aumentada.

Y el interrogador es actualmente 1 + proteinuria, la primera consideración es la nefropatía diabética etapa 3, pero todavía tienen que mejorar la prueba de proteínas en orina 24h para ver si llega a la etapa 4.
Esto también indica a todos los pacientes diabéticos la importancia de someterse a revisiones médicas periódicas, ya que todas las complicaciones de la diabetes son silenciosas en las fases iniciales, y es necesario someterse a revisiones médicas para detectar anomalías.
Tratamiento de la nefropatía diabética.
Dado que ya padece nefropatía diabética, lo más importante es el siguiente paso del tratamiento.
Control del azúcar en sangre:El control de la glucemia es la medida más importante para todos los pacientes diabéticos. El control de la glucosa es también la única medida que puede ralentizar la progresión de la nefropatía diabética.Varios estudios han demostrado que el control de la glucemia puede reducir la incidencia o ralentizar la progresión de la nefropatía diabética.Los fármacos o la insulina para el control del azúcar en sangre, que no recomiendo aquí, se recomienda acudir al hospital local para recibir tratamiento y someterse a pruebas estrictas de azúcar en sangre. Siga siempre los consejos de su médico y no cambie su régimen médico ni deje de tomar su medicación sin permiso.
Control de los lípidos sanguíneos:Además de la microangiopatía causada por la diabetes mellitus, entre las causas de la nefropatía diabética se incluyen la dislipidemia, la aterosclerosis y otras enfermedades renales crónicas, que en conjunto provocan y favorecen la aparición y el desarrollo de la nefropatía diabética, por lo que el control de los lípidos sanguíneos es también una prioridad absoluta. El control de los lípidos consiste principalmente en reducir las LDL, y los objetivos recomendados del tratamiento lipídico para los pacientes con nefropatía diabética crónica son: un nivel de LDL-C inferior a 1,8 mmol/L en los pacientes de muy alto riesgo con antecedentes de enfermedad cardiovascular aterosclerótica o un FGe <60 ml-min-1-1,73 m-2, e inferior a 2,6 mmol/L en los demás pacientes.El principal fármaco hipolipemiante es la estatina, que puede combinarse con ezetimiba si es necesario.
Control de la tensión arterial:Para los pacientes con nefropatía diabética, nuestros requisitos para la presión arterial son relativamente estrictos, requiriendo que la presión arterial se reduzca por debajo de 130/80mmHg. Si no hay contraindicación para los fármacos antihipertensivos, por lo general se recomienda utilizar la clase IECA o ARA, ya que estos fármacos pueden reducir la presión arterial al mismo tiempo también puede reducir la proteína urinaria. Las dos últimas palabras de los fármacos antihipertensivos es Puli es ACEI clase, la última palabra es Tan es generalmente ARB clase de fármacos antihipertensivos.
Dejar de fumar:He tecleado la palabra "dejar de fumar" al menos 100 veces desde que entré en los titulares de hoy, y no voy a relatar los peligros del tabaco, que puede hacer más mal que bien. Si tiene verdaderas dificultades para dejar de fumar por su cuenta, le recomendamos que acuda a una clínica para dejar de fumar de su hospital local.
Abstinencia de alcohol:Esas dos palabras se han dicho un millón de veces, igual que dejar de fumar. Siempre he defendido la abstinencia en lugar de limitar el alcohol sólo porque no confío en la mayoría del autocontrol. The Lancet también es un llamamiento a dejar de beber, que es perjudicial en todos los sentidos.
Movimiento:Esto ya se contestó ayer en respuesta al tema del control de la tensión arterial, pero el ejercicio es más recomendable para los diabéticos porque reduce el azúcar en sangre.En general, se recomienda hacer ejercicio al menos 3 veces a la semana durante una media hora cada vez, con diversos deportes como footing, marcha, ciclismo, natación, etc.
Dieta:Para los pacientes con nefropatía diabética prescribimos una dieta diabética baja en sal, baja en grasas y con proteínas de alta calidad; la dieta es extremadamente importante para todos los diabéticos.Se puede resumir en la mnemotecnia 1234567: 1 huevo, 1 bolsa de leche, 2 taels de carne magra, 3 taels de tofu, 4 taels de fruta, 5 taels de alimentos básicos, 6 taels de verdura y 7 vasos de agua.
Si la nefropatía diabética evoluciona hasta la uremia, es necesaria la hemodiálisis.

resúmenes
El autor de la pregunta en primer lugar, no se preocupe en primer lugar, la proteína de orina 1 + es todavía relativamente temprana nefropatía diabética, esta vez, siempre y cuando usted hace los puntos anteriores, entonces usted puede controlar la nefropatía diabética, así que no hay necesidad de estar ansioso.
Así que ahora todo lo que tienes que hacer es hacer lo anterior a partir de hoy para controlar la nefropatía diabética.
La nefropatía diabética también ha atraído cada vez más atención, y se espera que todos los pacientes diabéticos se sometan a revisiones médicas periódicas para prevenir las complicaciones diabéticas.
Contesta:
La nefropatía diabética, abreviada DN, es el resultado de lesiones microvasculares diabéticas. La manifestación clínica de la nefropatía diabética depende de la fase en que se encuentre el paciente. Inicialmente se manifiesta en forma de excreción urinaria de microalbúmina, después en forma de proteinuria clínica y, por último, en forma de insuficiencia renal crónica, siendo la nefropatía terminal la causa más importante de muerte inducida por diabetes mellitus en ancianos.
La primera fase se caracteriza por una hiperfiltración glomerular y un leve agrandamiento de los riñones, es decir, la TFG ya está elevada y también suele provocar una cascada de disfunciones metabólicas. La segunda fase se caracteriza por el reposo sin aumento de la excreción urinaria de proteínas. Después del ejercicio, la excreción urinaria de proteínas también aumenta y es probable que el FG sea más elevado durante este periodo. Puede superar los ciento cincuenta mililitros por minuto. El estadio 3 se caracteriza por un aumento persistente de la excreción urinaria de proteínas, lo que constituye el desarrollo de una nefropatía diabética precoz. La cuarta etapa, en cambio, es la etapa de la nefropatía clínica, que se caracteriza por el desarrollo de una proteinuria clínica progresiva no selectiva ya, que evoluciona lentamente hacia la glomeruloesclerosis. Y la quinta etapa. Es la uremia.
Si se encuentra en el estadio 1 de la nefropatía diabética, he aquí algunas formas de ayudarle. Un control agresivo de los niveles de glucosa en sangre en las fases iniciales puede normalizar los riñones en crecimiento, así como normalizar la TFG. En segundo lugar, el tratamiento dietético, limitando la ingesta de proteínas en la fase inicial de la nefropatía diabética, puede ayudar a reducir la TFG elevada. Cuando consuma proteínas, utilice proteínas de alta calidad y reduzca la ingesta de proteínas de baja calidad. Al mismo tiempo, se pueden consumir suficientes calorías, y se puede añadir aceite vegetal cuando las calorías sean insuficientes. El tercer enfoque es la terapia antihipertensiva. El cuarto son los inhibidores de la ECA. Este es el primer fármaco para controlar la hipertensión. No sólo reduce las proteínas urinarias, sino también la presión intracapilar glomerular. La presión arterial puede bajar al principio del tratamiento, por lo que es aconsejable tomar una pequeña cantidad al principio.
A partir de esta pregunta, el sujeto está muy preocupado y ansioso, teniendo diabetes mellitus y proteinuria, es cierto que estará muy nervioso y preocupado, pero si entiende el desarrollo de la nefropatía diabética, puede ser útil para el tratamiento de la enfermedad y aliviar este mal humor.
La nefropatía diabética es una de las complicaciones microvasculares crónicas más frecuentes de la diabetes. Suele creerse que el mal control glucémico a largo plazo es la principal causa del desarrollo de la nefropatía diabética. Sin embargo, dado que los pacientes diabéticos suelen combinar hipertensión, etc., no puede descartarse la posibilidad de que la hipertensión provoque daños renales.
Hay proteinuria, ¿en qué estadio de la nefropatía diabética se encuentra?
Veamos las fases de la nefropatía diabética, que se divide en cinco etapas.
La fase I es la fase de hiperfiltración glomerular.
El estadio II es un periodo de microalbuminuria intermitente; los pacientes con estadios 1 y 2 no presentan síntomas evidentes y las pruebas de laboratorio no revelarán anomalías significativas y persistentes.
El estadio III es el periodo de proteinuria persistente, que se manifiesta por la presencia de trazas de albúmina en la orina, que no suelen superar un total de 30 mg/dl al día, y puede ir acompañado de retinopatía diabética, que puede revertirse a un estado normal con un tratamiento eficaz.
Los tres estadios anteriores se denominan enfermedad renal precoz.
El estadio IV también se conoce como estadio de nefropatía clínica, en el que el paciente desarrolla proteinuria manifiesta en la orina, que se manifiesta como edema, y a medida que aumenta la cantidad de proteínas, el daño renal se agrava gradualmente, y se producirá lentamente un deterioro de la función renal. Generalmente no puede revertirse, pero un buen control de la glucemia y la tensión arterial puede ralentizar la progresión de la nefropatía diabética.
Etapa V se convierte en la etapa de la enfermedad renal terminal, en esta etapa habrá insuficiencia renal, el estado de insuficiencia renal, cuando el cuerpo no puede compensar, puede haber insuficiencia cardíaca, trastornos graves de agua y electrolitos, la necesidad de diálisis o trasplante de riñón y otros tratamientos.
En el caso del sujeto, debido a la diabetes, cuando aparece proteinuria en la orina, el primer diagnóstico que los médicos consideran es la nefropatía diabética, pero la proteína urinaria también puede ser causada por muchos factores, tales como actividades extenuantes excesivas, infecciones del tracto urinario y así sucesivamente. Por lo tanto, hay que observar si la proteína en la orina puede excluirse de los factores mencionados.
Asuntos que requieren atención:
Se recomienda realizar el examen de la orina matinal de forma continua durante 3 días, y si todas las proteínas de la orina resultan positivas, se establece el diagnóstico de nefropatía clínica. Es necesario realizar activamente el examen de la función renal, electrolitos, ecografía renal, fondo de ojo, etc., para determinar sus lesiones y tratarlas activamente.
Si continúa en un estado de proteinuria +, el control estricto de la glucemia y la tensión arterial ralentizará el desarrollo de lesiones renales, y clínicamente se puede observar que muchos pacientes con proteínas urinarias positivas son capaces de mantener un estado relativamente estable durante muchos años, lo que requerirá ajustes en los regímenes de reducción de la glucosa y la tensión arterial.
En cuanto al tratamiento, es necesario cooperar activamente con el médico para elegir el plan de tratamiento adecuado. Se recomienda elegir fármacos hipoglucemiantes que no pasen por la excreción renal o lo hagan muy raramente, pudiendo elegir como gliquidona, repaglinida y otros estimulantes urinarios, y es mejor elegir insulina para el tratamiento hipoglucemiante. Manteniendo la presión arterial por debajo de 135/80mmhg, los antihipertensivos pueden elegir IECA y ARA, que tienen efectos protectores renales además de bajar la presión arterial, y pueden considerarse incluso para pacientes diabéticos con presión arterial normal.
Siga una dieta baja en sal, baja en grasas y con proteínas de alta calidad, con una cantidad diaria de proteínas de 0,8-1,0 mg/kg, inferior a la cantidad de proteínas para pacientes diabéticos sin daño renal, ya que una ingesta excesiva de proteínas puede provocar la hiperfiltración de los riñones, lo que agravaría aún más el daño renal. Intente elegir proteínas de alta calidad, como las de origen animal, y reduzca la ingesta de productos de soja. Mantenga baja la cantidad de sal, alrededor de 3g/día, la cantidad en una cuchara plana en la caja de ingredientes es de 1g. Haga ejercicio diario de intensidad baja a moderada, no extenuante.
En resumen: cuando los amigos diabéticos encuentran proteínas positivas en la orina, deben realizar activamente el examen de la función renal, electrolitos, ecografía renal, fondo de ojo, etc., para determinar sus lesiones y tratarlas activamente. Cooperar activamente con el médico, elegir las opciones adecuadas de reducción del azúcar, reducción de la presión arterial y otros tratamientos. Seguir una dieta baja en sal, baja en grasas y con proteínas de alta calidad, y hacer ejercicio con moderación. No se ponga nervioso, muchos pacientes son capaces de mantener un estado positivo de proteínas en orina durante muchos años sin ningún deterioro de la función renal.
¡Soy el Dr. Sun, prestar atención al Dr. Sun hablando de azúcar, seguir aprendiendo más conocimientos de salud de calidad, ayuda por favor como, tiene preguntas por favor deje un mensaje, responderá!
¿Nefropatía diabética o poner en peligro la vida de los pacientes que conoces? Con la mejora continua del nivel de vida, el número de pacientes diabéticos está creciendo a un ritmo alarmante, China tiene actualmente cerca de 100 millones de pacientes diabéticos, según las estadísticas, alrededor de un tercio de los pacientes diabéticos pueden tener complicaciones renales.
Un mal control de la glucemia puede dañar los riñones, y los pacientes acaban desarrollando edema generalizado, proteinuria, uremia y mueren de insuficiencia renal. Se ha informado de que el 50% de los pacientes con diabetes de tipo 1 padecen insuficiencia renal crónica, mientras que entre el 5% y el 10% de los pacientes con diabetes de tipo 2 también padecen insuficiencia renal. Por ello, el hospital hizo un llamamiento a los pacientes diabéticos para que prevengan activamente la aparición de la nefropatía diabética.
Se informa de que las principales manifestaciones clínicas de la nefropatía diabética son: edema, proteinuria, hipertensión e insuficiencia renal. En concreto, la nefropatía diabética se puede dividir simplemente en cinco fases: Fase I: etapa temprana, el volumen renal aumenta, no hay síntomas evidentes, proteínas en la orina negativo; Fase II: período de lesión glomerular, el ejercicio puede aparecer proteinuria traza, el resto puede ser restaurado; Fase III, período de nefropatía diabética temprana, microalbuminuria; Fase IV, período de nefropatía diabética clínica, el aumento gradual de la proteína urinaria, que puede ir acompañada de edema y la hipertensión, la función renal. Fase V, fase de uremia.
Los nefrólogos recuerdan especialmente: la fase de aumento de la excreción urinaria de albúmina sin gran cantidad de albuminuria se denomina "microalbuminuria", que representa la fase subclínica de la nefropatía precoz, y su aparición no sólo sugiere que el riesgo de nefropatía clínica aumenta aún más, sino que también sugiere que aumenta el riesgo de lesiones macrovasculares. La intervención mediante el control estricto de la glucemia y la tensión arterial en esta fase es muy importante para prevenir o retrasar el desarrollo de la nefropatía diabética. Por lo tanto, la nefropatía diabética debe prevenirse de las siguientes maneras:
1. El control activo de la glucemia elevada es el requisito previo para la prevención de la nefropatía diabética. Detecte regularmente los cambios en la glucemia para mantenerla dentro del intervalo objetivo.
2. Controlar la presión arterial alta. La presión arterial alta hará que la nefropatía diabética se deteriore aún más, debe hacer el control de la presión arterial a menos de 120/80mmHg.
3. Control de la hiperlipidemia.
4, prevención y tratamiento de las infecciones urinarias. Cuando aparezca polaquiuria, tenesmo vesical y dolor urinario, acuda a tiempo al hospital para recibir tratamiento.
5, intente evitar los fármacos tóxicos para los riñones, como la gentamicina y la estreptomicina.
6、Examen físico regular, control de la microalbúmina en orina 24 horas, detección precoz de la enfermedad renal y tratamiento precoz.
La proteinuria no suele causar la muerte. La proteinuria es un cuadro clínico frecuente que se produce cuando hay una infección urinaria, pielonefritis, glomerulonefritis, nefritis tubular o nefropatía diabética. Se recomienda que, en caso de proteinuria, se realicen siempre investigaciones complementarias para identificar el origen y decidir cómo tratarla. La proteinuria, no es grave, por lo que es poco probable que cause la muerte. La proteinuria grave puede hacer que el organismo pierda muchas proteínas, lo que puede provocar hinchazón y anemia. Si usted tiene proteinuria, prestar atención al control de la dieta, prestar atención a la dieta ligera es la principal, no consumir demasiado sodio, proteínas, fácil de aumentar la carga sobre los riñones. Normalmente, usted debe beber más agua adecuadamente.
Si se trata de un simple rastro de proteínas en la orina, no se asuste. Suele producirse en personas normales tras un esfuerzo o un resfriado, pero no dura mucho tiempo. Si la proteinuria supera los 3,5 g/24 horas, debe buscar atención médica. Normalmente, sólo la proteinuria no pone en peligro la vida.
Esta pregunta y la respuesta son de los usuarios de este sitio, no representa la posición de este sitio, si cualquier infracción por favor póngase en contacto con el administrador para eliminar.